Наши технологии клеточной терапии :
Primary Cell – инновационная методика клеточной терапии соматических заболеваний собственными регенеративными клетками, выделенными из жировой ткани на этапе раннего пассажа.
Естественное омоложение на клеточном уровне дает возможность откорректировать иммунологические нарушения, улучшить трофику и кровоснабжение тканей, а затем восстановить регенеративную способность организма. Технология предусматривает выделение и изоляцию стволовых клеток из собственной жировой ткани пациента с последующим этапом отмывки и селективного отбора клеток с высоким регенеративным потенциалом.
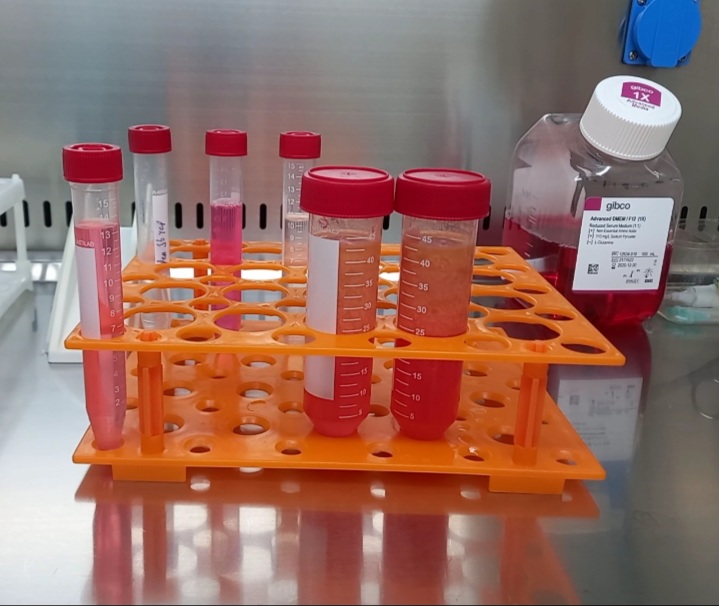
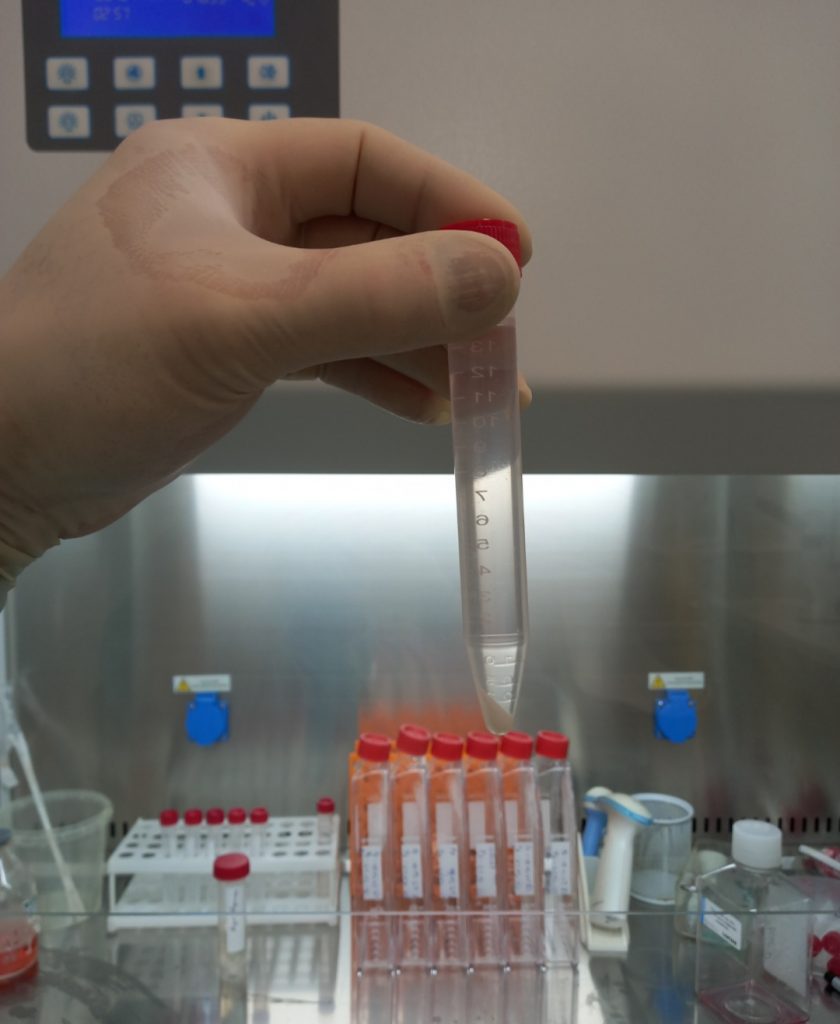
Чем отличается технология Primary Cell от других видов лечения стволовыми клетками?
Primary Cell – быстрый, недорогой, эффективный и безопасный метод лечения и омоложения суспензиями собственных сигнальных клеток – мезенхимальных стволовых клеток, перицитов, фибробластов, макрофагов выделяемых из небольшого количества жировой ткани 25-40 миллилитров. При этом используется методика ферментации, отмывки и пасажирования без этапа длительной культивации. Клетки вводятся локально инъекционным методом с целью пептидной активации регенераторных и пролиферативных процессов в тканях.
Преимущества технологии Primary Cell:
• Биологическая безопасность – отсутствие длительного периода культивации снижает до минимума риск инфицирования и мутаций.
• Выраженный клинический эффект по сравнению с интраоперацинимы технологиями выделения стволовых клеток из жировой ткани (в которых отсутствует лабораторный этап культивации).
• Малотравматичнисть процедуры. Достаточно только 40 -25 мл жировой ткани (липоаспирата) для проведения курса лечения
• Безболезненность и кратковременность процедуры минилипосакции, проводимой под местной анестезией.
• Привлекательная цена благодаря оптимизированному циклу процессинга, который не требует большого количества реактивов и культуральной посуды для выделения и масштабирования клеточного материала.
Технология лазерной маршрутизации клеточных аутотрансплантатов
Инновационная методика лазерной маршрутизации клеточных аутотрансплантатов обеспечивает активную стимуляцию регенеративных процессов ткани человека и их омоложения путем воздействия медицинского фракционного СО2 лазерного луча диаметром 120-300 мкм с длиной волны 10,6 мкм.
Технология предусматривает введение (инфильтрация) в кожные покровы тканевой суспензии на основе активных фибробластов и тромбоцитов (пластический, клеточно-тканевой материал) для обеспечения усиленной регенерации и омоложения ткани. Суспензия вводится инъекционно по ходу линий влияния медицинского фракционного СО2 лазера на ткани лица.
Применение тканевой суспензии на основе активных фибробластов и тромбоцитов притормаживает процессы старения, повышает тонус кожи и запускает процессы омоложения локальных тканей и организма в целом. Суспензия активизирует клетки кожи лица за счет собственных резервов организма и запускает биологический механизм естественного омоложения без операционного вмешательства и других радикальных мер.
Активные фибробласты локально стимулируют регенерацию, усиливают процесс колагенеза, остеогенеза и ангиогенеза, улучшают кровообращение и межклеточный метаболизм, в результате чего организм, на клеточном уровне, снова начинает функционировать в режиме молодости. Ускоряется синтез коллагена, эластина и гиалуроновой кислоты, восстанавливает и возвращает молодость и упругость кожи.
Эффекты от процедуры:
• улучшение цвета кожи
• уменьшение и расправления мимических морщин
• улучшение метаболизма кожи
• повышение тонуса и упругости кожи
• торможение процессов старения
• увлажнение кожи и восстановления водного баланса
• ускорение регенерации кожи
• лечение акне и постакне
• устранение пигментных пятен
• ускорения реабилитации кожи после пилингов
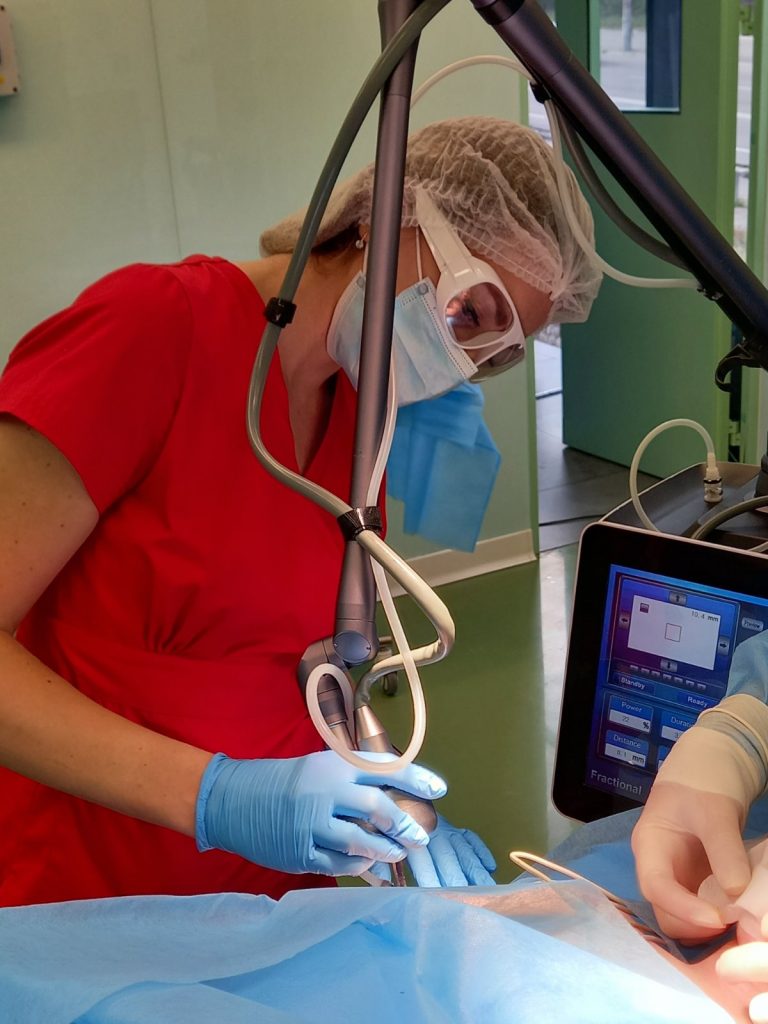
В свою очередь применение медицинских фракционных СО2 косметических лазеров способствует восстановлению структуры кожи, помогает устранить морщины и сузить расширенные поры кожи лица. Пучки световых лучей различной длины проникают в эпидермис, не повреждая его верхние слои. Фракционный лазер вызывает микроповреждения кожи на глубине 1,5 мм, стимулирует выработку коллагена и регенерацию. Коллагеновые волокна сокращаются на 1/3 длины, что и увеличивает эластичность кожи, подтягивает кожу лица и значительно уменьшает морщины. Так, лазерный луч проникает в кожу, что приводит к быстрому нагреву тканей, ведь именно термическое воздействие является триггером для запуска процессов восстановления.
Способ осуществляют следующим образом:
Кожу лица, участки которой необходимо омолодить и простимулировать (ускорить) процессы регенерации обрабатывают медицинским фракционным СО2 лазером диаметром 120-300 мкм и длиной волны 10,6 мкм с последующим, через 15-30 мин, внутритканевым введением клеточной суспензии на основе активных фибробластов и тромбоцитов.
Итак, способ лазерной маршрутизации клеточных аутотрансплантатов имеет ряд преимуществ над известным, ведь введение тканево-клеточной суспензии на основе активных фибробластов и тромбоцитов по ходу линий влияния фракционного СО2 лазера на ткани лица позволяет, за счет пластического материала, обеспечить ресурсы для усиленной регенерации и омоложения ткани, осуществить эффективную стимуляцию регенераторных процессов в тканях, профилактику возрастных изменений в подлежащих тканях и организме в целом.
Гидрогелевый скафолд – регенеративное раневое покрытие
Регенеративная повязка успешно используется для лечения ран, трофических язв и ожогов. Раневое покрытие также нашло применение в качестве матричного носителя клеточных трансплантатов, биологически активных веществ, факторов роста и антисептических средств.
Инновационное регенеративное средство состоит из полиэстерной сетки, которая удерживает на своей поверхности гидрогелевую субстанцию, которая представлена гиалуроновой кислотой и альгинатом натрия. Полифункциональный гидрогелевый комплекс позволяет успешно переносить культивируемые in vitro фибробласты на поверхность ран, аналогично средство апробировано для доставки мезенхимальных стволовых клеток на поверхность раны, позволяет эффективно ускорить регенерацию и заживление трофических язв, ожогов и других поражений кожи.
Регенеративное средство успешно прошло клиническую апробацию в качестве повязки-носителя эпидермального фактора роста в сочетании с антибиотиками, дает возможность лечить хронические раны и дефекты с медленной регенерацией у пациентов с ослабленной иммунной системой.
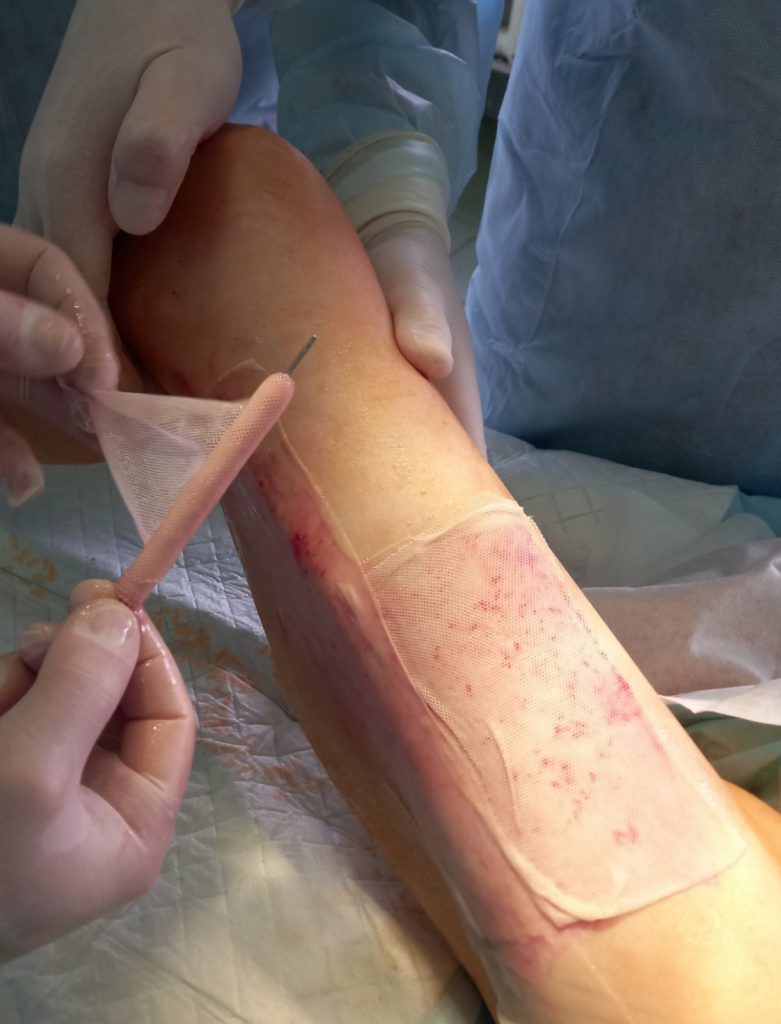
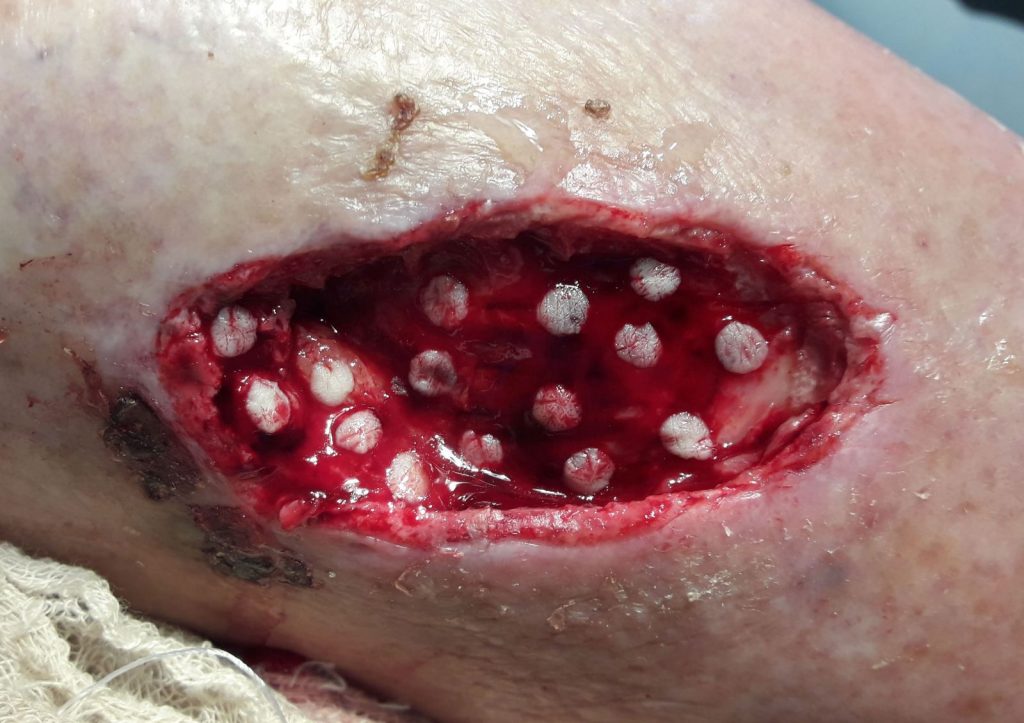
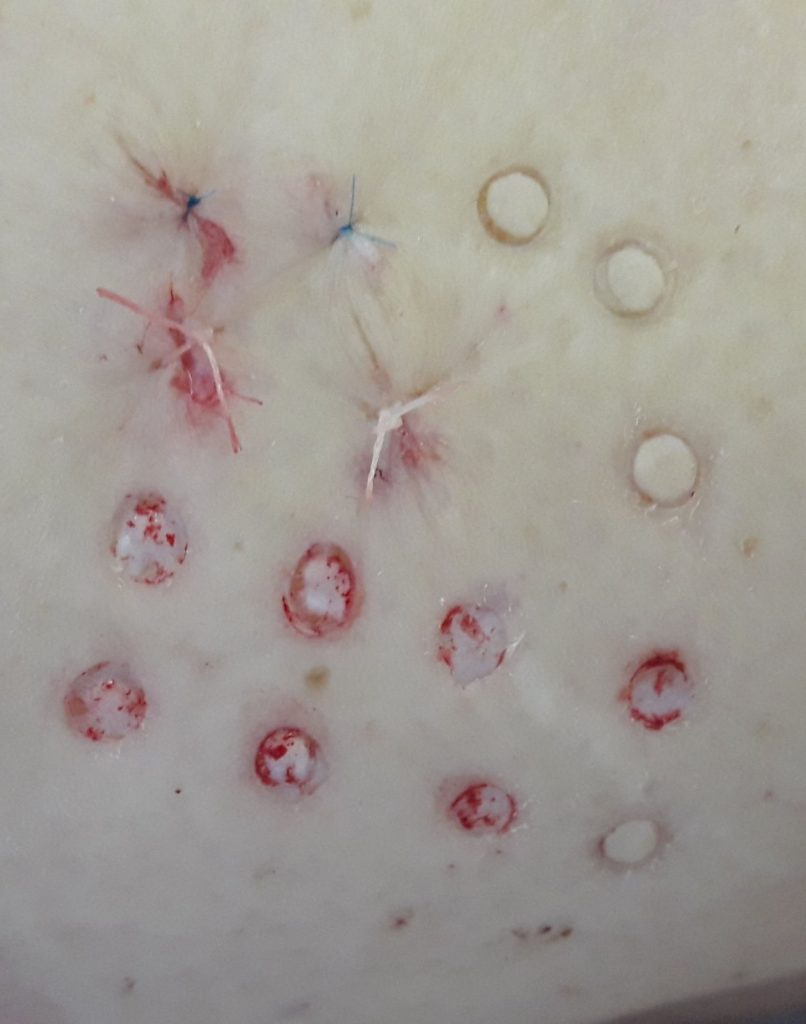
Модифицированная punch-дермопластика с трансплантацией культивированных аутофибробластов
Одним из наших инновационных решений является малотравматический метод трансплантиции кожи с использованием культивированных аутофибробластов. Метод эффективно используется для хирургического лечения больных с посттромбофлебетическими язвами нижних конечностей. Забор донорских аутодермотрансплантатов проводится на боковой поверхности бедра с помощью панча – хирургического инструмента, который выполнен в виде трубки диаметром 3 или 4 мм. На поверхности кожи бедра проводится «высверливание» дермальных микролоскутов соответствующего диаметра (3 или 4 мм), толщиной 0,4-0,8 мм, а донорское ложе зашивается внутрикожным микрошвом. В дальнейшем панч-дермотрансплантаты фиксируются на поверхности гранулирующей раны на расстоянии 1-1.5 сантиметра друг от друга. Инъекции ресуспендированных фибробластов проводятся под каждый микролоскут, в соотношении 500 000 клеток на 0,5 миллилитра физраствора. Введение клеточных суспензий проводят на 1-5-10 день после панч-дермопластики.
В ходе исследования планиметрических показателей состояния раневой поверхности было обнаружено активизацию репаративных процессов при использовании аутодермопластики в сочетании с инъекциями ресуспендированных фибробластов, предотвращает вторичное инфицирование раны, приводит к сокращению сроков лечения и пребывания пациентов в стационаре. А использование ауотодермопластики punch методом и инъекции ресуспендированных фибробластов (инъекции проводилась под каждый микролоскут) позволяет проводить лечение в условиях амбулатории, значительно уменьшает затратную часть и увеличивает комплаенс с пациентами.
Пневмошлем
Портативная система респираторной защиты органов дыхательных путей с положительным притоком воздуха
На начальном этапе концепт-модель пневмошлема разрабатывалась с целью защиты работников биотехнологических лабораторий от опасных биологических агентов (инфекционных агентов – вирусов, бактерий) и токсичных агентов. Однако, в условиях разгара пандемии коронавируса COVID-19 целевое назначение пневмошлема приобрело иной характер, в более глобальной сфере применения. Таким образом, в целях эффективной защиты от опасных инфекционных агентов, в том числе и от коронавируса, командой ученых ТНМУ им. И.Я. Горбачевского и коллектива компании «Геном» был разработан уникальный прототип мобильной системы респираторной защиты органов дыхания с форсированным притоком воздуха (концепт-модель пневмошлема), что не имеет аналогов в мире.
Проект разработки инновационной системы респираторной защиты органов дыхательных путей включил в себя следующие задачи, которые удалось реализовать: разработка и усовершенствование системы форсированной подачи воздуха, создает ламинарную защиту очищенным воздухом органов дыхания и кожных покровов головы и шеи. Обеспечение системы портативного мобильного длительного питания с возможностью “горячей” замены аккумуляторов. Создание системы форсированной подачи воздуха в пневмошлем за счет применения компактной, эргономичной турбины с собственным фильтром. Разработка многокомпонентной системы фильтрации забора воздуха. Создание полузакрытого контура пневмошлема с активной подачей очищенного воздуха и форсированным вытеснением отработанного пользователем воздуха. Обеспечение оптимального визуального осмотра с помощью панорамного визора, встроенного в полузакрытый контур пневмошлема.


