Наші методики клітинної терапі, що успішо пройшли клінічну апрбацію:
Primary Cell – інноваційна методика клітинної терапії соматичних захворювань власними регенераторними клітинами, виділеними з жирової тканини на етапі раннього пассажу.
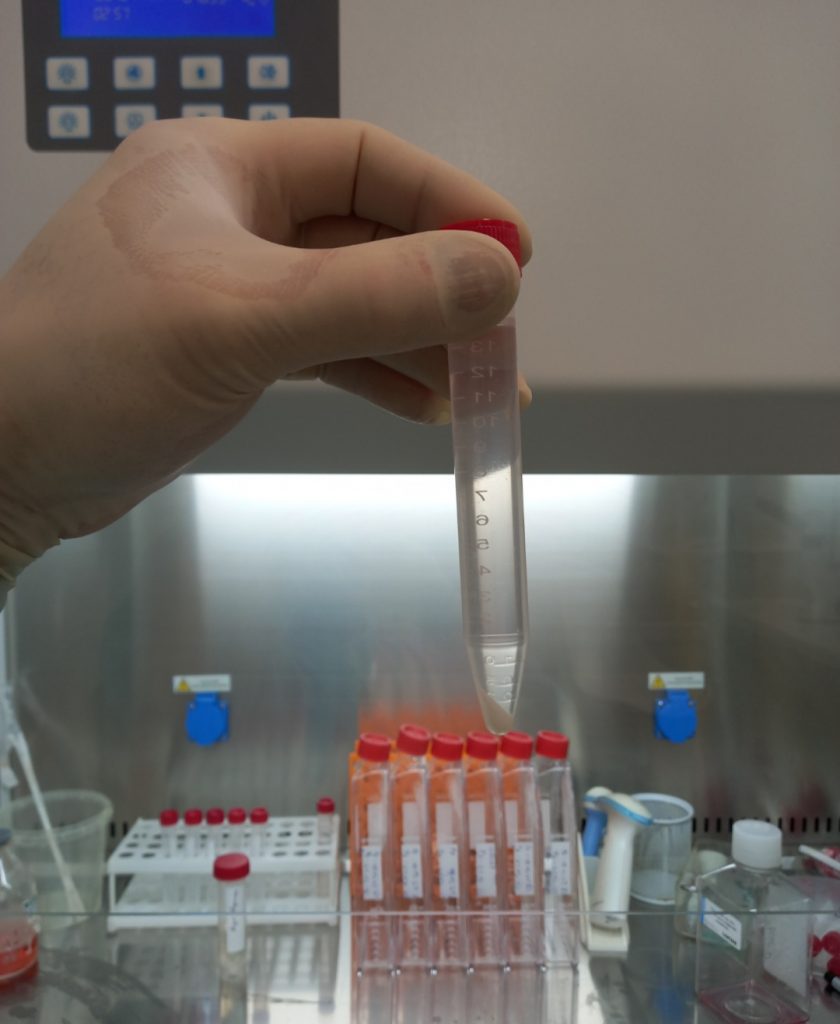
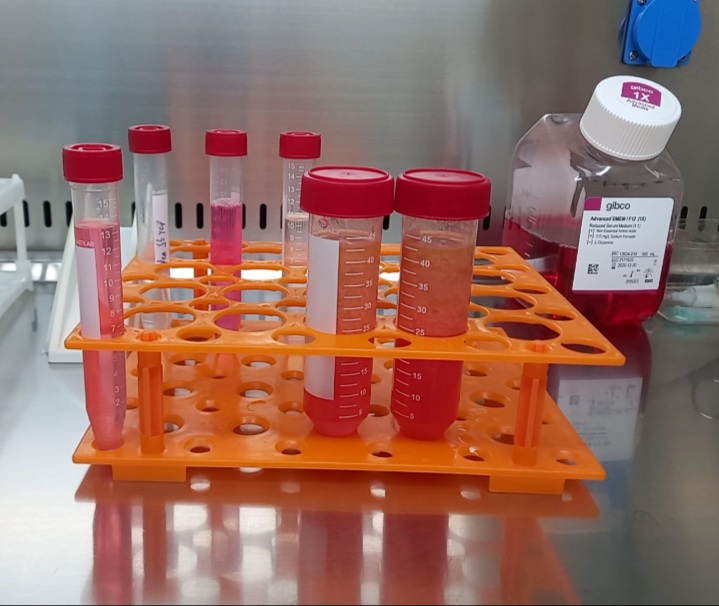
Природнє омолодження на клітинному рівні дає можливість відкорегувати імунологічні порушення, покращити трофіку та кровопостачання тканин, а відтак відновити регенераторну спроможність організму.
Технологія передбачає виділення та ізоляцію стовбурових клітин з власної жирової тканини пацієнта з подальшим етапом відмивки та селективного відбору клітин з високим регенеративним потенціалом.
Чим відрізняється технологія Primary Cell від інших видів лікування стовбуровими клітинами?
Primary Cell – швидкий, недорогий, ефективний та безпечний метод лікування та омолодження суспензіями власних сигнальних клітин – мезенхімальних стовбурових клітин, перицитів, фібробластів, макрофагів які виділяються з невеликої кількості жирової тканини 25-40 мілілітрів. При цьому застосовуєтья методика ферментації, відмивки та пасажування без етапу тривалої культивації.
Клітини вводяться локально ін’єкційним методом з метою пептидної активації регенераторних та проліферативних процесів в тканинах.
Переваги технології Primary Cell:
- Біологічна безпека- відсутність тривалого періоду культивації знижує до мінімуму ризик інфікування та мутацій.
- Виражений клінічний ефект у порівнянні з інтраопераціними технологіями виділення стовбурових клітин з жирової тканини (у яких відсутній лабораторний етап культивації).
- Малотравматичність процедури. Достатньо лишень 40 -25 мл жирової тканини (ліпоаспірату) для проведення курсу лікування
- Безболісність та короткочасність процедури мініліпосакції, що проводиться під місцевою анестезією.
- Приваблива ціна завдяки оптимізованому циклу процесинга, який не потребує великої кількості реактивів та культурального посуду для виділення та маштабування клітинного матеріалу.
Технологія лазерної маршрутизації клітинних аутотрансплантатів
Інноваційна методика лазерної маршрутизації клітинних аутотрансплантатів забезпечує активну стимуляціїю регенеративних процесів тканини людини та їх омолодження шляхом впливу медичного фракційного СО2-лазерного променя діаметром 120-300 мкм з довжиною хвилі 10,6 мкм.
Технологія передбачає введення (інфільтрація) в шкірні покриви тканинної суспензії на основі активних фібробластів та тромбоцитів (пластичний, клітинно-тканинний матеріал) для забезпечення посиленої регенерації та омолодження тканини. Суспензія вводиться ін’єкційно по ходу ліній впливу медичного фракційного СО2-лазера на тканини обличчя.
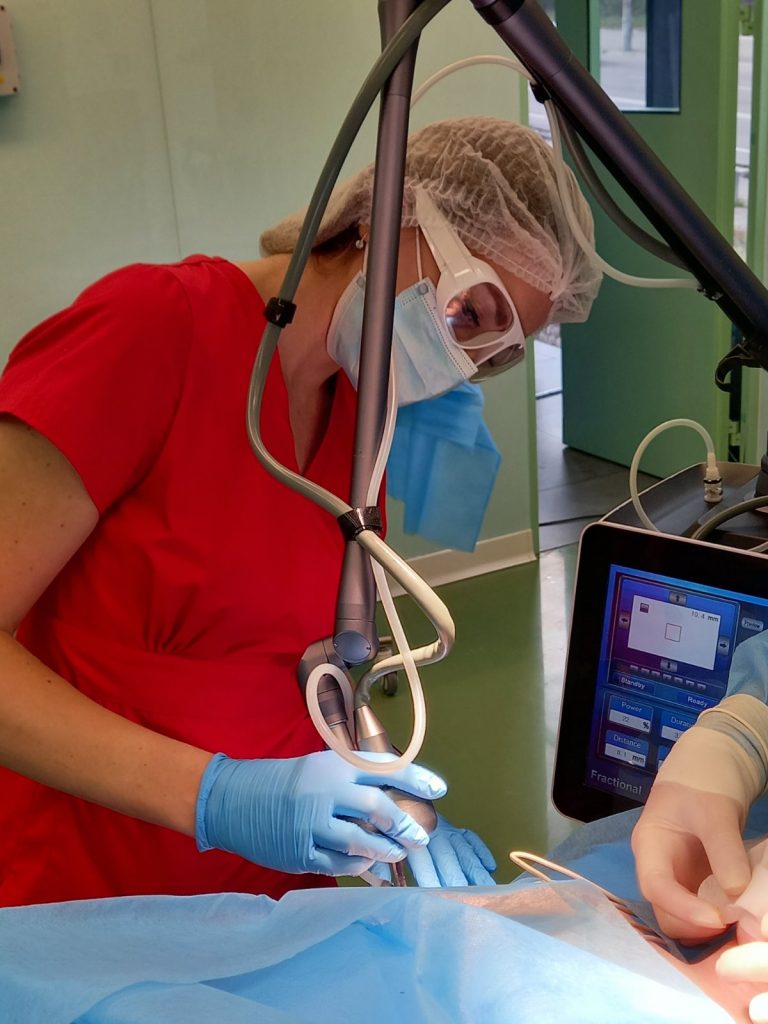
Застосування тканинної суспензії на основі активних фібробластів та тромбоцитів пригальмовує процеси старіння, підвищує тонус шкіри і запускає процеси омолодження локальних тканин і організму в цілому. Суспензія активізує клітини шкіри обличчя за рахунок власних резервів організму та запускає біологічний механізм природного омолодження без операційного втручання та інших радикальних заходів.
Активні фібробласти локально стимулюють регенерацію, підсилюють процес колагенезу, остеогенезу і ангіогенезу, покращують кровообіг і міжклітинний метаболізм, в результаті чого організм, на клітинному рівні, знову починає функціонувати в режимі молодості. Прискорюється синтез колагену, еластину та гіалуронової кислоти, що відновлює і повертає молодість та пружність шкіри.
Ефекти від процедури:
- покращення кольору шкіри
- зменшення та розправлення мімічних зморшок
- покращення метаболізму шкіри
- підвищення тонусу і пружності шкіри
- гальмування процесів старіння
- зволоження шкіри та відновлення водного балансу
- прискорення регенерації шкіри
- лікування акне та постакне
- усунення пігментних плям
- прискорення реабілітації шкіри після пілінгів
В свою чергу застосування медичних фракційних СО2-косметичних лазерів сприяє відновленню структури шкіри, допомагає усунути зморшки та звузити розширені пори шкіри обличчя. Пучки світлових променів різної довжини проникають в епідерміс, не пошкоджуючи його верхні шари. Фракційний лазер викликає мікропошкодження шкіри на глибині 1,5 мм, стимулює вироблення колагену і регенерацію.
Колагенові волокна скорочуються на 1/3 довжини, що і збільшує еластичність шкіри, підтягує шкіру обличчя і значно зменшує зморшки. Так, лазерний промінь проникає в шкіру, що призводить до швидкого нагріву тканин, адже саме термічний вплив є тригером для запуску процесів відновлення.
Спосіб здійснюють наступним чином:
Шкіру обличчя, ділянки якої необхідно омолодити та простимулювати (прискорити) процеси регенерації обробляють медичним фракційним СО2 лазером діаметром 120-300 мкм та довжиною хвилі 10,6 мкм з наступним, через 15-30 хв, внутрішньотканинним введенням клітинної суспензії на основі активних фібробластів та тромбоцитів.
Отже, спосіб лазерної маршрутизації клітинних аутотрансплантатів має ряд переваг над відомим, адже введення тканинно-клітинної суспензії на основі активних фібробластів та тромбоцитів по ходу ліній впливу фракційного СО2-лазера на тканини обличчя дозволяє, за рахунок пластичного матеріалу, забезпечити ресурси для посиленої регенерації та омолодження тканини, здійснити ефективну стимуляцію регенераторних процесів в тканинах, профілактику вікових змін в підлеглих тканинах та організмі в цілому.
Гідрогелевий скафолд – регенеративне ранове покриття
Регенеративна пов’язка успішно використовується для лікування ран трофічних виразок та опіків. Ранове покриття також знайшло застосування в якості матричного носія клітинних трансплантатів, біологічно активних речовин, факторів росту та антисептичних засобів.
Інноваційний регенеративний засіб складається з поліестерної сітки, яка утримує на своїй поверхні гідрогелеву субстанцію, що представлена гіалуроновою кислотою та альгінатом натрію. Поліфункціональний гідрогелевий комплекс дозволяє успішно переносити культивовані in vitro фібробласти на поверхню ран, аналогічно засіб апробовано для доставки мезенхімальних стовбурових клітин на поверхню рани, що дозволяє ефективно прискорити регенерацію та заживлення трофічних виразок , опіків та інших уражень шкіри.
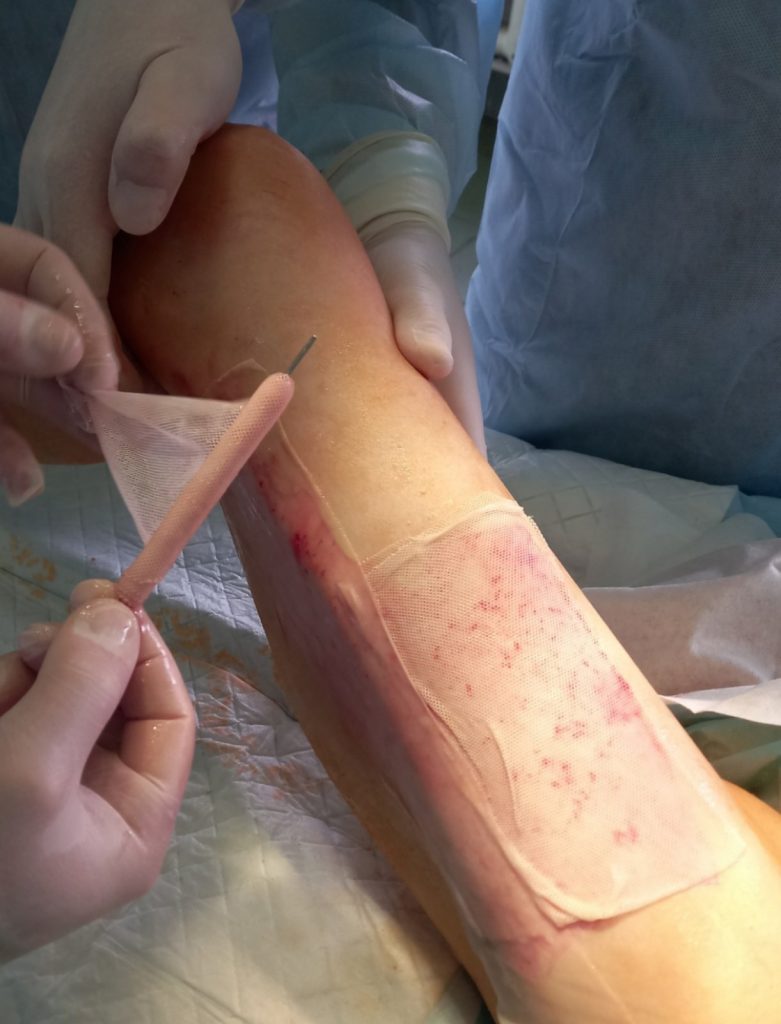
Регенеративний засіб успішно пройшов клініну апробацію в якості повязки-носія епідермального фактору росту в комбінації з антибіотиками, що дає можливість лікувати хронічні рани та дефекти із повільною регенерацією у пацієнтів з ослабленною імунною системою.
Модифікована punch-дермопластика з трансплантацією культивованих аутофібробластів
Одним із наших інноваційних рішень є малотравматичний метод трансплантіції шкіри з використанням культивованих аутофібробластів.
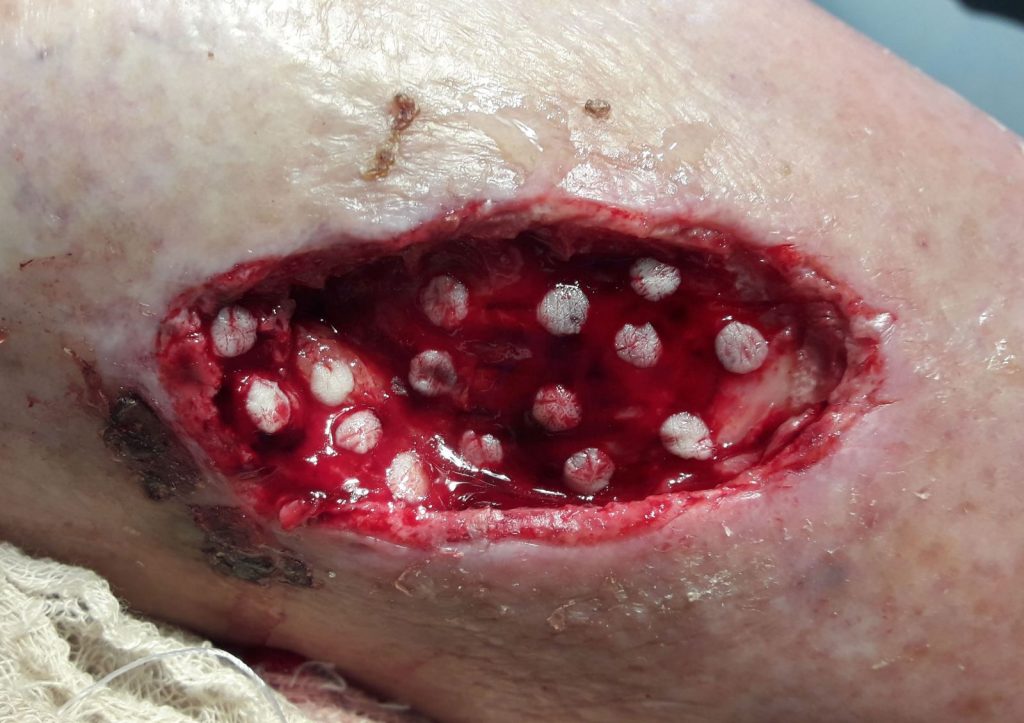
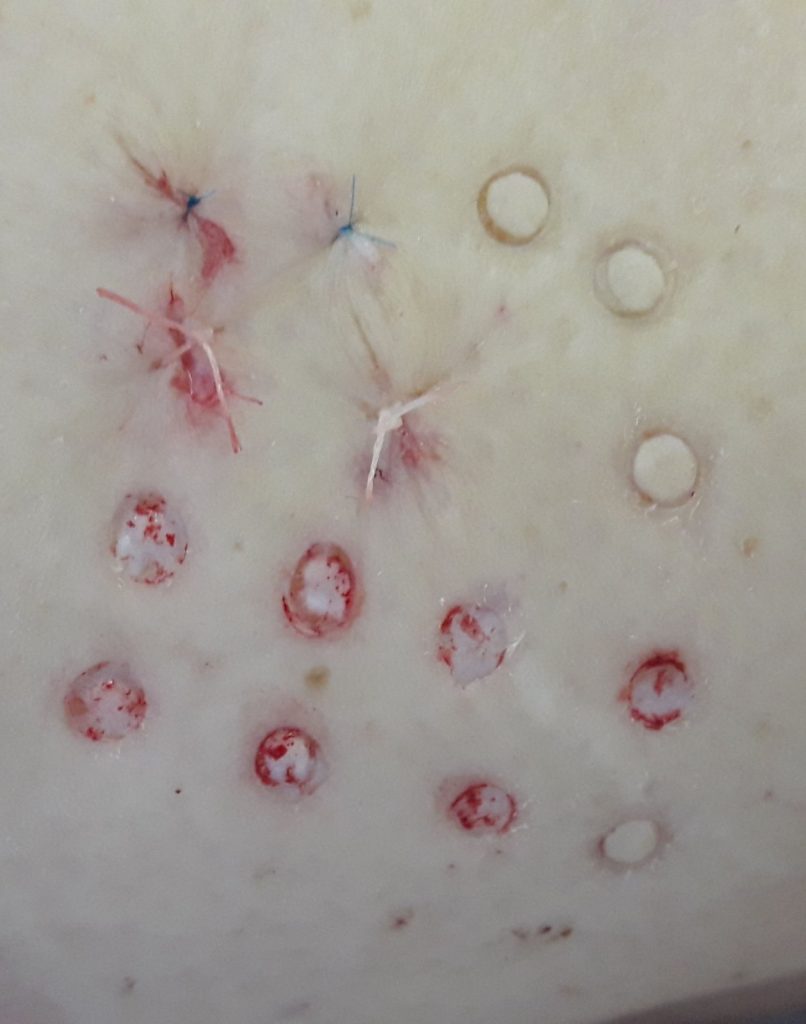
Метод ефективно використовується для хірургічного лікування хворих з посттромбофлебетичними виразками нижніх кінцівок. Забір донорських аутодермотрансплантатів проводиться на боковій поверхні стегна за допомогою панча – хірургічного ружучого інструменту, що виконаний у вигляді трубки діаметром 3 або 4 мм. На поверхні шкіри стегна проводиться «висверлювання» дермальних мікролоскутів відповідного діаметру (3 або 4 мм), товщиною 0,4-0,8 мм, а донорське ложе ушивається вузловим або внутрішньошкірним мікрошвом. В подальшому панч-дермотрансплантати фіксуються на поверхні гранулюючої рани на відстані 1-1.5 сантиметри один від одного. Ін’єкції ресуспендованих фібробластів проводяться під кожен мікролоскут, в співвідношенні 500 тисяч клітин на 0,5 мілілітра фізрозчину. Введення клітинних суспензій проводять на 1-5-10 доби після панч-дермопластики.
В ході дослідження планіметричних показників стану ранової поверхні було виявлено активізацію репаративних процесів за умови використання аутодермопластики у комбінації з інєкціями ресуспендованих фібробластів, що запобігає вторинному інфікуванню рани, призводить до скорочення термінів лікування та перебування пацієнтів у стаціонарі. А використання ауотодермопластики punch методом та ін’єкції ресуспендованих фібробластів – острівцево (ін’екція проводилась під кожен мікролоскут) дозволялє проводити лікування в умовах амбулаторії, що значно змешує затратну частину та збільшує комплаенс з паціентами.
Пневмошолом
Портативна система респіраторного захисту органів дихальних шляхів з позитивним притоком повітря
На початковому етапі концепт-модель пневмошолома розролблялась з метою захисту працівників біотехнологічних лабораторій від небеспечних біологічних агентів (інфекційних агентів – вірусів, бактерій) та токсичних агентів. Однак, в умовах розпалу пандемії коронавірусу COVID-19 цільове призначення пневмошолому набуло іншого характеру, у більш глобальній сфері застосування. Таким чином, з метою ефективного захисту від небезпечних інфекційних агентів, в тому числі і від коронавірусу, командою науковців ТНМУ ім. І.Я. Горбачевського та колективу компанії «Геном» було розроблено унікальний прототип мобільної системи респіраторного захисту органів дихання з форсованим притоком повітря (концепт-модель пневмошолому), що немає аналогів у світі.
Проект розробки інноваційної системи респіраторного захисту органів дихальних шляхів включив в себе наступні завдання які вдалось реалізувати:
Розпрацювання та удосконалення системи форсованої подачі повітря, яке створює ламінарний захист відфільтрованим, очищеним повітрям органів дихання та шкірних покривів голови і шиї. Забезпечення системи портативного мобільного довготривалого живлення з можливістю “гарячої” заміни акумуляторів. Створення системи форсованої подачі повітря в пневмошолом за рахунок застосування компактної, ергономічної турбіни з власним фільтром та низьким джерелом шуму. Розробка багатокомпонентної системи фільтрації забору повітря упневмошолом. Створення напівзакритого контуру пневмошолому з активною подачею очищеного повітря і форсованим витісненням відпрацьованого користувачем повітря. Забезпечення оптимального візуального огляду за допомогою панорамного візора, вмонтованого у напівзакритий контур пневмошолому.


